人工歯(補綴物)の再製はなぜ起こるのか
歯科医師、歯科技工士、患者共にメリットのないことだが人工歯が再製作になることがある。
その理由は
1、マージンが合っていない(適合が悪い)
2、がたつく(適合が悪い)
3、マテリアルチョイス(コミュニケーション不足)
4、形態が不適切(技術的問題)
5、色が不適切(コミュニケーション不足・技術的問題)
6、コンタクトや咬合調整に時間がかかり過ぎる(適合が悪い・技術的問題)
7、歯が移動した(時間的問題)
8、歯が欠けた(歯質量、患者の使い方の問題)
9、その他
大きく分けると
①歯科医師の問題、②歯科技工士の問題、③患者さんの問題、④医療の限界になる。
しかし、どこまでを許容範囲とするかの最終判断はその歯科医師次第だ。
患者にはよっぽどでない限り分からない。
もしくは『そんなもんだ』、『限界だ』と言えばどうしようもない。
①歯科医師の問題
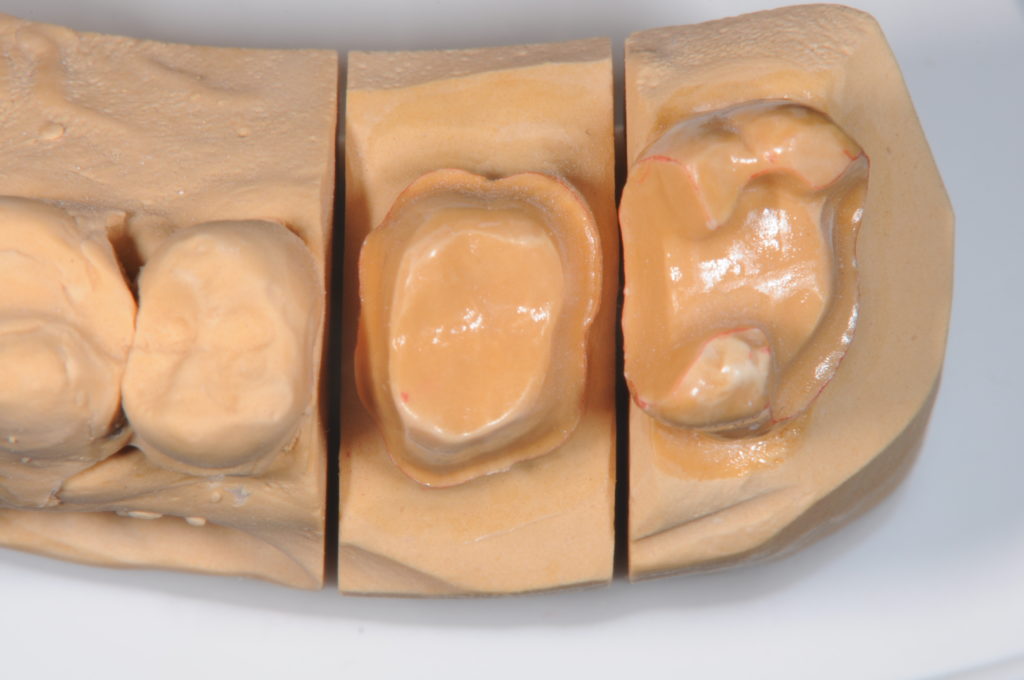
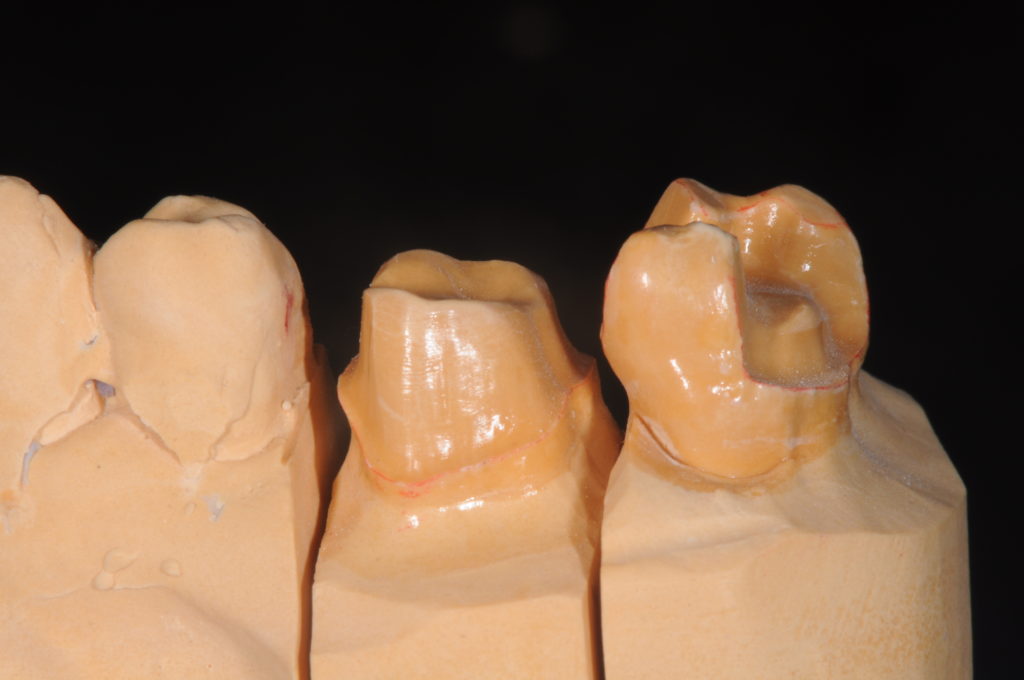
形成(プレパレーション)がダメな場合。
軸面が整っていないためアンダーカット(引っかかり)がある。
形成限界(マージン)がスムースでない。
ジャンピングマージンになっている。
マテリアルの厚みが取れていない。
印象採得(型取り)がダメな場合。
トレーが変形しやすいものを使っている。
印象材料の保管が湿度コントロールされていない。
印象材料の混水比を守らない。
印象材に気泡やちぎれ、なめられがある。
模型作成がダメな場合。
石膏の保管状態が湿度コントロールされていない。
印象材が硬化して石膏を注ぐまでの放置時間が長い。
石膏の混水比を守らない。
作業中に削れてしまう石膏を使用している。
咬合採得がダメな場合
プロビジョナルクラウンを作らない場合
②歯科技工士の問題
歯科医師にやり直しを伝えられない場合
委託されているが故に下請け体質でプロとしての意見を言うのが難しい
そもそも不器用な歯科医師に発注を受けている
歯科医師に模型上でなんとかしてくれと頼まれている
技工料金が安すぎるため薄利多売しなければならない(保険中心)業態
短時間で仕上げなければならない(適当な)場合
流れ作業の分担制でよくわかっていない(勉強してない)場合
模型作りで失敗している場合
咬合器装着で失敗している場合
分割で隣在歯を削る
トリミングでマージンを削ってしまう
バイト浮かしてしまう
機能的形態がわかっていない
わかっていても表現できない
患者にどのように装着されているかを知らない。
とはいえ上記歯科技工士の問題はすべて歯科医師の責任である。
そんな業態にしてしまったのも
歯科技工士が日本からどんどんいなくなっているのも。
指示を出すのはすべて歯科医師なのだから。
しかし歯科技工士から日本の歯科業態を変えることもできるかも知れない。
歯科医師はクオリティーの高い精密なテーラーメイドの人工臓器が一体何分で作り上げることができると思っているのだろうか。
今は歯学部の学生時代に自分で自分の患者の人工歯を造ることも無いらしい。
作ったことがなくてどのような形成が作りやすいか作りにくいかわかるはずが無い。
指示も出せるわけがない。
CAD/CAMが導入されてその幅が大きくなるのは間違いない。
そのことによって今後ますますひどくなっていくかもしれない。
最後は人間が人間に装着する。当分は修復治療はどこまでいってもアナログなのだ。
私は上下関係・縦の関係ではなくチームとして患者を診て人工歯の作成をお願いしたいと考えている。
③患者の問題
歯を磨かない
印象採得が綺麗にいかない
予約を守らない
期間があいてしまう
歯が移動したり感染したりする
治療中の歯を使う
欠けたり割れたりする
④医療の限界
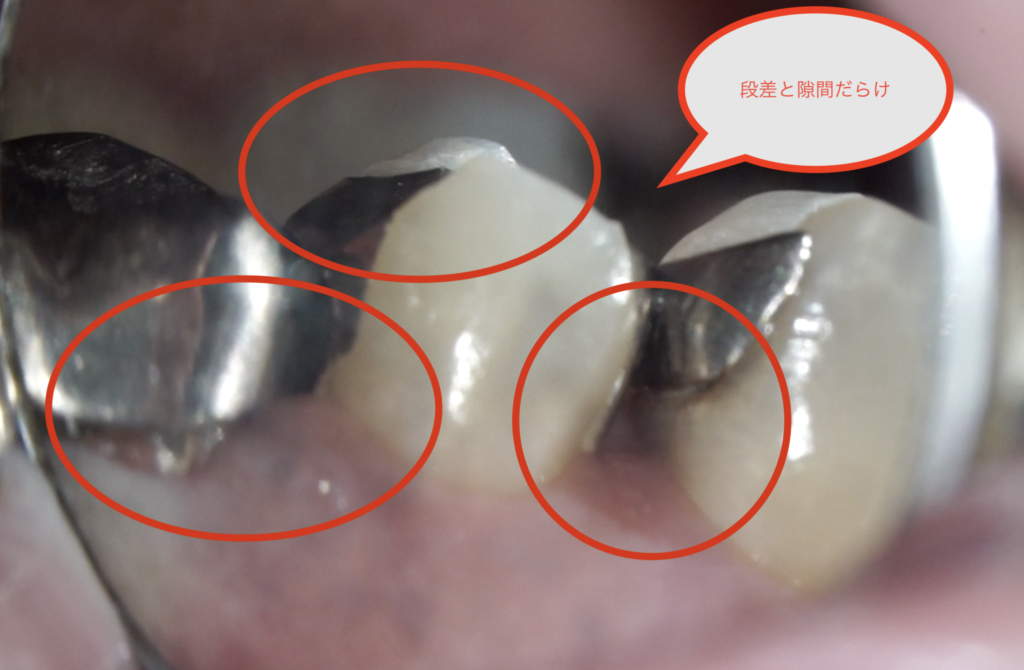
最善を尽くしたとしても印象採得した印象材の歪みはわからない。
つまり、口の中と模型は一緒じゃないかも知れない。
常にその可能性はあるということだ。
石膏の膨張率、ワックス、埋没材の膨張率、メタルの収縮、レジンの重合収縮
上記すべての問題が積み重なり製作物になる。
昔は15%は再製だと言われていたらしい。
すぐに作り直すのが美徳とされてもいた。
当然赤字になるのだから。
患者さん想いの先生だとされた。
今はやり直しを告げると不機嫌になる患者さんも稀にいるようだ。
付けてもいい。
決まりはないのだから。
もう一度言っておこう。
どこまでを適合の許容範囲とするかの最終決断はその歯科医師次第だ。
そこに決まりはない。
あなたはどうされたいのか?
倫理感の高い歯科医師ほど人工歯の再製は多いのかもしれない。
私は少しでも適合を上げて歯を守るためにマイクロスコープだけでなく多くのこだわりを持って修復治療を行う。



