大きなむし歯の治療法(神経を残すリスクと取るリスク)
https://www.youtube.com/watch?v=kx8FCM6kXqg
大きなむし歯の場合
多くの人は歯医者も含めて、
むし歯は大きくなったら『痛くなる』 と考えています。
そんなことはないのです。。。。。
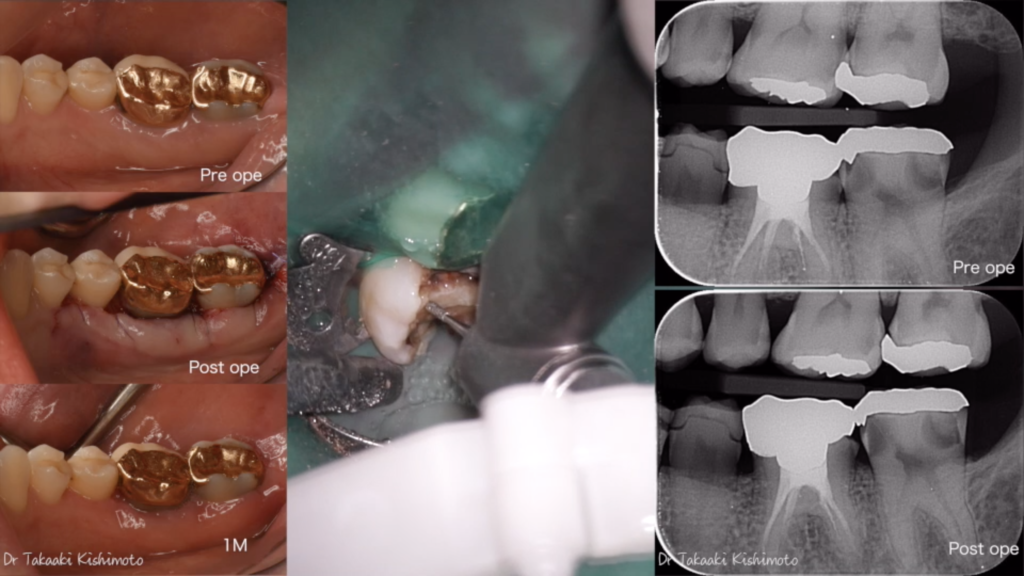
この患者は抜歯するか悩むほどむし歯が大きいが痛みはない。
症状が無くても不可逆的な歯髄炎が起こっている可能性がある。
歯髄壊死及び無症候性の根尖性歯周炎に繋がる 無痛性歯髄炎の発生率は歯髄炎の40〜60%という報告があります。
(PL Michaelson,GR Holland:Is pulpitis painful? 2002 )
”不可逆”というのは”元に戻れない”ということを意味していて
症状が無くても歯髄(歯の神経)が死んだり腐ったりする可能性が
40〜60%もあるということなんです。
ということで
むし歯は大きさで治療計画を変える必要があります。
レントゲン撮影をして象牙質表層から歯髄までの距離で大まかに分類します。
なぜなら
小さなむし歯では”修復物の成功”が一番の治療目標であり
大きなむし歯では”歯髄の保存”が一番の治療目標になってくるからです。
さらに大きなむし歯と 成人の重度のむし歯に関しては
歯髄の炎症状態、部分壊死していないかを、
直接視診で確認した方が良いのかも知れません。
むし歯の進行と歯髄までの距離が
2mmなのか、1mmなのか、0.5mmなのか
臨床的にわからないからです。
むし歯が歯髄に近い場合
Asymptomatic irreversible pulpitis(無症候性不可逆性歯髄炎)
になっている可能性があります。
こんなことは日本の教科書には書いていませんでした。
AAEでは主観的および客観的な所見に基づく臨床診断であり、
重要な炎症を起こした歯髄は治癒できず、根管治療が適応となることを示します。
そして、その診断と処置にマイクロスコープは必須です。
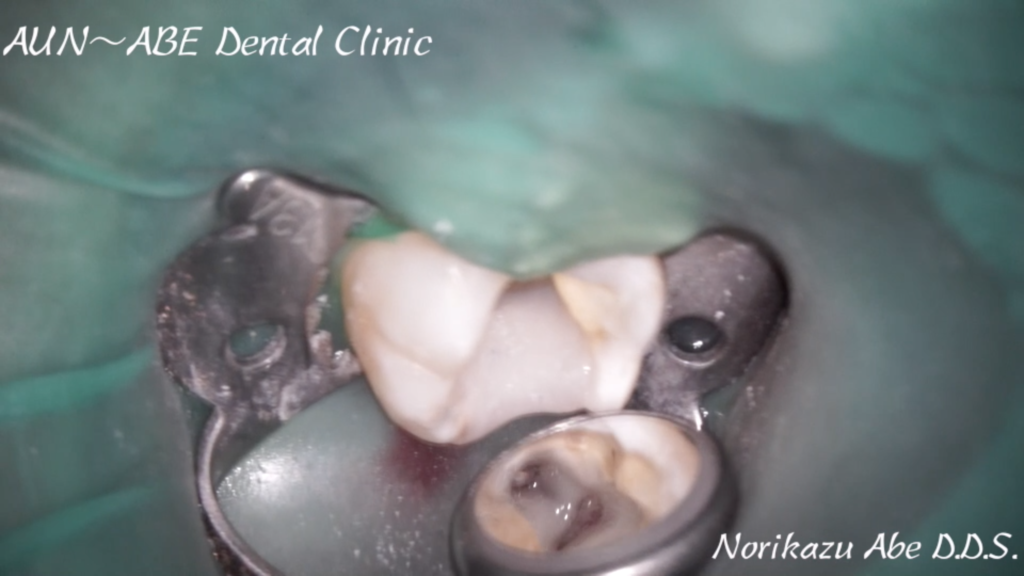
象牙質・歯髄は複合体であり
むし歯治療はすでに根管治療なのです。
日本では患者も歯科医師も歯の神経の保存を望むことが多い。
日本では材料や道具がもてはやされます。
マイクロスコープとMTAがあればそれができるのか?
ラバーダムをしない根管治療が横行している
日本での歯髄温存は歯髄壊死を多発させることを予言しておきます。
むし歯で強い痛みがある場合
多くの歯医者は神経を取る根管治療を選択するだろう。
きちんとした根管治療ができるなら
成功率は90%以上と高いため
いい選択だと思う。
日本の一般的な根管治療の成功率は35〜50%だが。
根管治療はマイクロスコープを使っても
レッジやファイルの破折、パーフォレーションなど
医原性の問題が虎視眈々と待ち構えている。
絶対はない。
歯頸部断髄は部分断髄より積極的介入ではあるが
根管治療より保存的で
医原性問題が起こりにくい。
問題は炎症が歯茎部よりさらに深い場合で
①痛みを残す→結局根管治療が必要になる場合がある
②壊死や根管が狭窄して根管治療の難易度が上がる
③パルプテストでの反応がなくなる
④術後診断が臨床症状とレントゲン写真だけになる
それでもなお歯の保存を考えた時に
まだ次の一手が残るこの治療を
ファーストチョイスにしない理由が私にはない。



